SIGNOS VITALES
Signos vitales
Los signos vitales reflejan funciones esenciales del cuerpo, incluso el ritmo cardíaco, la frecuencia respiratoria, la temperatura y la presión arterial. Su médico puede observar, medir y vigilar sus signos vitales para evaluar su nivel de funcionamiento físico. Los signos vitales son mediciones de las funciones más básicas del cuerpo.
Los signos vitales normales cambian con la edad, el sexo, el peso, la capacidad para ejercitarse y la salud general.
Los rangos normales de los signos vitales para un adulto sano promedio mientras está en reposo son:
-
Temperatura Corporal: A nivel axilar 36.5°C a 37.3°C, con un promedio de 37ºC.
-
Pulso: La frecuencia normal del pulso es de 60 a 100 latidos por minuto.
-
Respiración: La frecuencia respiratoria normal es de 12 a 18 respiraciones por minuto.
-
Presión arterial: La normal oscila entre 90/60 mm/Hg., hasta 120/80 mm/Hg.
TEMPERATURA CORPORAL
La temperatura normal del cuerpo de una persona varía dependiendo de su sexo, su actividad reciente, el consumo de alimentos y líquidos, la hora del día y, en las mujeres, de la fase del ciclo menstrual en la que se encuentren. La temperatura corporal normal, de acuerdo con la Asociación Médica Americana (American Medical Association), puede oscilar entre 36,5°C, Centígrados o Celsius y 37,2°C.
La fiebre (también llamada pirexia) se define como una temperatura del cuerpo mayor que la normal en una determinada persona. Generalmente indica que existe algún proceso anormal en el cuerpo. La gravedad de una condición no se refleja necesariamente en el grado de fiebre. Por ejemplo, la gripe puede causar fiebre de 40°C, mientras que una persona con neumonía puede tener una fiebre muy baja o no tener fiebre. La temperatura del cuerpo puede ser anormal debido a la fiebre (temperatura alta) o a la hipotermia (temperatura baja). De acuerdo con la Asociación Médica Americana, se considera que hay fiebre cuando la temperatura corporal es mayor de 37° C en la boca o de 37,6 ° C en el recto. La Hipotermia se define como una disminución de la temperatura corporal por debajo de los 35° C.
Consulte con su médico para aclarar cualquier pregunta sobre si su fiebre es o no importante.
La temperatura corporal se puede tomar de las siguientes maneras:
-
Oral: La temperatura se puede tomar en la boca utilizando el termómetro clásico o los termómetros digitales más modernos que usan una sonda electrónica para medir la temperatura.
-
Rectal: Las temperaturas que se toman en el recto (utilizando un termómetro de vidrio o digital) tienden a ser de 0,5 a 0,7° F más altas que si se toman en la boca.
-
Axilar: La temperatura se puede tomar debajo del brazo utilizando un termómetro de vidrio o digital. Las temperaturas que se toman en esta zona suelen ser de 0,3 a 0,4°F más bajas que las que se toman en la boca.
-
En el oído: Un termómetro especial puede medir rápidamente la temperatura del tímpano, que refleja la temperatura central del cuerpo (la temperatura de los órganos internos).
La fiebre es una señal de alarma, y el cuerpo nos avisa que algo malo esta pasando. Puede ser el primer aviso de una enfermedad que aún no se manifestó con su cuadro que la caracteriza. Cualquier infección viral o bacteriana pueden darnos fiebre (las virales mas alta y las bacterianas menos intensa). No nos olvidemos que la fiebre da síntomas propios sin tener que ver con la enfermedad que la origina. A eso se le llama “Síndrome Febril”. Nuestra temperatura corporal es normal hasta los 37ºC a nivel axilar (rectal es hasta 38ºC). Técnicamente, se considera “fiebre” a partir de los 38ºC axilar. Depende mucho de cada persona, pero en general cuando superamos los 37,5ºC comenzamos a sufrir el síndrome febril. Éste consiste en una serie de síntomas que muchas veces suelen molestar mas que la enfermedad que le da origen.
Síndrome Febril:
- Cefalea o dolor de cabeza.
- Decaimiento y malestar general.
- Poliartralgias (dolor en todas las articulaciones), y dolor óseo.
- Escalofríos (“chuchos de frío”). En pleno verano con 40ºC de temperatura ambiente, todos están muertos de calor, y nosotros nos queremos abrigar con frazadas.
- Pérdida de apetito (anorexia).
- Taquicardia (sube la frecuencia cardíaca).
- Sudoración.
- Trastornos del sensorio o desvaríos.
- Convulsiones “febriles”.
Éstas son mas frecuentes en los grupos etarios extremos de la vida (infantes y gerontes), y con temperatura muy elevada. Si hay fiebre, hay que concurrir a un médico para determinar cual es su origen (diagnóstico etiológico), e iniciar el tratamiento de fondo. No es cuestión de tomar antipiréticos en forma indiscriminada. Podemos llegar a tomarlo sin tener fiebre, y lo único que logramos es generar una inflamaci´on del estómago (gastritis). Conviene controlar la temperatura axilar cada 4 a 6 horas con un termómetro confiable (yo prefiero el viejo termómetro de mercurio); y sólo tomar antipiréticos cuando supero los 37,5ºC axilar o presentó el síndrome febril. Antipiréticos hay muchos: Paracetamol (Tafirol), Aspirina, Dipirona (Novalgina), Ibuprofeno (Ibupirac), Naproxeno (Naprux), etc..
Conviene tomarlos solo cuando hay fiebre, y acompañarlos de “medios físicos” (paños fríos, o una buena ducha). Si es posible, comenzando por los menos dañinos a la mucosa gástrica, y en ese sentido es mejor el paracetamol. Si uno se controla cada 4 a 6 horas (aunque no tenga síntomas), de hallar hipertermia, no será tan alta, y será mas fácil bajarla. Si me controlo y tengo 40ºC, por mas que tome el antipirético, me bajará a 38ºC y sigo sintiéndome mal. En cambio, si cada vez que tenga 38ºC tomo bajas dosis de cualquier antipirético, seguramente la voy a bajar sin problemas. Si a las 4 o 6 horas, me vuelvo a controlar y no tengo fiebre, NO TOMO NADA. En casos de mucha temperatura, o cuando a las pocas horas, vuelve a subir; yo particularmente prefiero alternar las drogas (se que muchos pediatras van a disentir, pero no me importa). Esto quiere decir que puedo usar paracetamol e ibuprofeno o dipirona en forma alternada. Ahora tomo paracetamol, dentro de cuatro horas si sigo febril tomaré ibuprofeno, y así sucesivamente (de esta forma, no caigo en la sobredosis de una sola droga). Cuando es necesario de mucha dosis diaria de antipiréticos, o durante muchos días; es conveniente tomar protectores gástricos; y urgentemente determinar que enfermedad la provoca.
¿Qué es la “Temperatura Diferencial”?
La temperatura se puede medir en diferentes lugares del cuerpo, entonces tenemos: temperatura oral o bucal (colocando el termómetro en la boca), temperatura auricular (tomada en el oído), temperatura axilar (midiendo en la axila), y temperatura rectal (colocando el termómetro en el ano). Incluiría la temperatura regional o local que únicamente se puede medir utilizando los “termómetros de contacto” apoyándolo sobre una zona inflamada (por ejemplo sobre un absceso glúteo, etc.). Yo particularmente utilizo la temperatura axilar y eventualmente combinada con la rectal, y el termómetro de mercurio se debe dejar tres minutos. La temperatura auricular o bucal, son de uso excepcional y no la recomiendo para ser utilizada en el ámbito familiar. Todas estas temperaturas no son iguales. La temperatura oral, auricular y axilar normal es aproximadamente inferior a 37ºC. La temperatura rectal normal es hasta 38ºC. Para determinar la “temperatura diferencial”, se debe tomar la temperatura axilar y luego la rectal. La diferencia entre ambas debe ser de “hasta un grado centígrado”. Si tengo 37, 5ºC en la axila y 39ºC rectal (tengo fiebre en ambas, pero también tengo una temperatura diferencial de 1,5ºC) y quiere significar que estoy febril, pero que el foco infeccioso está dentro del abdomen (infección urinaria, gastroenterocolitis, apendicitis aguda, etc.).
Termómetro de Mercurio versus Termómetro Digital: EL TERMÓMETRO DE MERCURIO SIGUE SIENDO EL MÁS PRECISO...
TIPOS DE TERMÓMETROS:
- Termómetros de Mercurio: Desde que en 1870 el médico inglés Dr. Sir Thomas Clifford Allbutt
diera vida al primer termómetro clínico de mercurio, la evolución de este instrumento ha sido escasa.
Como reacción al calor, este metal líquido se expande y sube por un delgado tubo de vidrio rotulado
que indica la temperatura corporal. Para los expertos, sigue siendo el rey. Por seguridad, nosotros
deberíamos utilizar termómetros digitales, pero igual seguimos usando el de mercurio.
Son un poco mas lentos (hay que dejarlo aproximadamente 3 minutos),
pero aún no aparece un sistema digital 100% exacto como el de mercurio.
El único peligro es que se rompa, y en particular que puede ser tóxico si el
mercurio entra en contacto con la boca. Por tal motivo en algunos
países están siendo sustituidos por “Termómetros de Galinstan” (también
conocidos como “Termómetros de Galio”). El galinstan es una mezcla de
galio, indio y estaño; y en caso de rotura podemos limpiarlo con un trapo y
tirarlo directamente a la basura, sin que exista riesgo ni para la salud ni
para el medio ambiente.
- Termómetros Digitales: Es mas cómodo de usar y sencillo de leer, sobre todo si el usuario tiene problemas de la vista. Activado por baterías, usa sensores eléctricos para medir la temperatura. Hay algunos mas caros y sofisticados pero hacen lo mismo que los de mercurio.
Son un poco mas rápidos y su alarma te avisa cuando está lista la medi-
ción; pero no son tan exactos como el de mercurio.
- Termómetros Infrarrojos: Miden la temperatura en la frente o en el oído, sin nece-
sidad de tocar al paciente, pero no son de venta cotidiana. Los termómetros infra-
rrojos miden la temperatura utilizando la radiación emitida por los objetos. Con el
avance de la tecnología, ha aparecido un dispositivo aplicable a los celulares
smartphone que permite con la técnica de infrarrojos medir la temperatura corpo-
ral, pero su precio es elevado.
- Termómetros de Contacto o de tira plástica: Se trata de una tiras que se colocan
en la frente o en la zona afectada que se presupone con fiebre y se apoyan sobre la
piel. Cambia de color indicando la temperatura. Algunos solo cambian de color,
otros iluminan un signo que representa son o sin fiebre, y otros mas sofisticados
tienen una graduación con números del 35 al 40. Son muy exactos en cuanto a
determinar si hay fiebre, pero no son muy exactos en cuanto a la cifra. Son rápidos,
cómodos y junto con los infrarrojos, son los únicos que pueden medir una zona
locoregional (Ejemplo: un absceso, etc.), sin entrar en una cavidad anatómica.
Cuidados: Se recomienda limpiar el termómetro (cualquiera sea) con alcohol antes y después de cada uso,
particularmente cuando hay sospechas de enfermedades contagiosas. El lugar en donde entre en contacto
(por ejemplo la axila) no debe estar húmeda (si hay sudoración debe secarse primero). A nivel doméstico los digitales ganan terreno por comodidad e higiene, por “falsas” campañas en contra del termómetro de mercurio. Pero la medición digital no suele ser exacta...
FRECUENCIA DEL PULSO
En términos generales, el ritmo del pulso es la medida de la frecuencia cardíaca, es decir, del número de veces que el corazón late por minuto. Cuando el corazón impulsa la sangre a través de las arterias, las arterias se expanden y se contraen con el flujo de la sangre.
Pero siempre tengan en cuenta la diferencia entre "frecuencia cardíaca" y la "frecuencia del pulso".
Recuerden que el corazón late permanentemente; y por lo tanto se contrae (sístole) y se relaja (diástole)
alternativamente a una frecuencia que normalmente es entre 60 y 100 latidos por minuto (“frecuencia
cardíaca”) y se controla auscultando el corazón y sacando la cuenta con un segundero de reloj.
Distinta es la “frecuencia del pulso” que es lo mismo pero controlando el pulso. Hay que tomar el pulso de
una arteria periférica (habitualmente en la muñeca, debajo del dedo gordo o primer dedo está la arteria
radial).
El pulso se controla con tres dedos (índice, mayor y anular) y con ayuda de un reloj
con segundero, se cuentan cuantas pulsaciones hay en un minuto.
Aunque puedan parecer lo mismo, la frecuencia cardíaca y la frecuencia del pulso
deberían ser iguales, pero en algunas circunstancias pueden “no coincidir”, y es ne-
cesaria la interpretación del médico.
Al tomar el pulso no sólo se mide la frecuencia cardíaca, sino que también puede
indicar:
-
El ritmo del corazón.
-
La fuerza de los latidos.
Un pulso irregular o desparejo representa una arritmia cardíaca que se corrobora-
rá auscultando el corazón y se certificará con un electrocardiograma. Un pulso dé-
bil y difícil de palpar (filiforme) puede representar un corazón insuficiente o una
presión arterial muy baja.
El pulso normal de los adultos sanos oscila entre 60 y 100 latidos por minuto. El pulso puede fluctuar y
aumentar con el ejercicio, las enfermedades, las lesiones y las emociones.
Las niñas de 12 años de edad y las mujeres en general, suelen tener el pulso más rápido que los hombres.
Los deportistas, como los corredores, que hacen mucho ejercicio cardiovascular, pueden tener ritmos
cardíacos de hasta 40 latidos por minuto sin tener ningún problema.
Cómo tomarse el pulso:
Cuando el corazón impulse la sangre a través de las arterias notará sus latidos
presionando con firmeza en las arterias, que están localizadas cerca de la super-
ficie de la piel en ciertos lugares del cuerpo.
El pulso se puede encontrar en cualquier arteria periférica. Lo podes encontrar
en la parte baja del cuello hacia el lado (arterias carótidas), en la parte interior
del codo (arteria humeral y basilar) , en el empeine del pié (arteria pedia), en la
ingle (arteria femoral), o en la muñeca (arteria radial).
Cuando se tome el pulso:
-
Utiliza las yemas de tres dedos (índice, mayor y anular), presione suavemen-
te pero con firmeza sobre las arterias hasta que sienta el pulso.
-
Empiezá a contar las pulsaciones cuando el segundero del reloj marque las
doce.
-
Contá las pulsaciones durante 60 segundos (muchos lo cuentan durante 15
segundos y después lo multiplican por cuatro para calcular los latidos por minuto, pero eso no es técnicamente correcto).
-
Mientras estés contando, no mires al reloj continuamente, más bien concéntrate en las pulsaciones.
-
Si no estás seguro de los resultados, pídele a otra persona que cuente por vos.
Si el médico le ha pedido que se tome el pulso y le resulta difícil encontrarlo, consulte con el médico para que le dé más instrucciones.
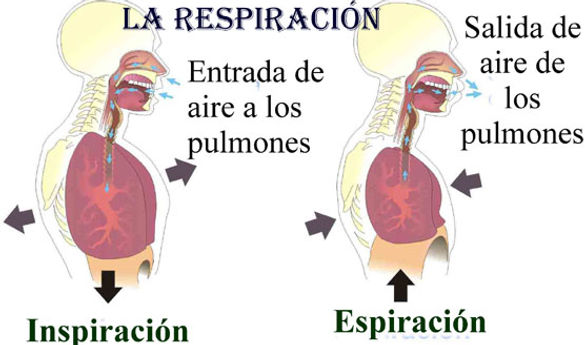
FRECUENCIA RESPIRATORIA
La frecuencia respiratoria es el número de veces que una persona respira por minuto. Se suele medir cuando la persona está en reposo, y consiste simplemente en contar el número de respiraciones durante un minuto contando las veces que se eleva su pecho. La frecuencia respiratoria puede aumentar con la fiebre, las enfer-medades y otras condiciones médicas. Cuando se miden las respiraciones también es importante tener en cuenta si la persona tiene dificultad para respirar.
La frecuencia respiratoria normal de un adulto que esté en reposo oscila entre 15 y 20 respiraciones por minuto. Cuando la frecuencia es ma-
yor de 25 respiraciones por minuto o
menor de 12 (en reposo) se podría
considerar anormal.
La frecuencia respiratoria es el núme-
ro de respiraciones que efectúa un ser
vivo en un lapso específico (suele ex-
presarse en respiraciones por minu-
to). Movimiento rítmico entre inspira-
ción y espiración, está regulado por el
sistema nervioso. Cuando las respira-
ciones por minuto están por encima
de lo normal, se habla de "Taquipnea",
y cuando se hallan por debajo, se lla-
ma "Bradipnea".
Frecuencia respiratoria normal por edad:
-
Recién nacidos: alrededor de 44 respiraciones por minuto.
-
Niños (de 1 a 6 años): 18-30 respiraciones por minuto.
-
Pre-adolescentes(10-15 años): 20-30 respiraciones por minuto.
-
Adolescentes(16-20 años): 18-26 respiraciones por minuto.
-
Adultos: 12-20 respiraciones por minuto.
-
Ancianos mayores de 65 años: 12-28 respiraciones por minuto.
-
Ancianos mayores de 80 años: 10-30 respiraciones por minuto.
-
Adultos a ejercicios moderados: 35-45 respiraciones por minuto.
-
Atletas: 60-70 respiraciones por minuto (valor máximo).
PRESIÓN ARTERIAL
La ”Presión Arterial” (PA) es la presión que ejerce la sangre contra la pared de las arterias. Esta presión es imprescindible para que circule la sangre por los vasos sanguíneos y aporte el oxígeno y los nutrientes a todos los órganos del cuerpo para que puedan funcionar. Es un tipo de presión sanguínea.
La presión de la sangre, que la enfermera u otro profesional para el cuidado de la salud mide con un manguito de presión sanguínea y un estetoscopio, es la fuerza que ejerce la sangre contra las paredes de las arterias. Cada vez que el corazón late, bombea sangre hacia las arterias, por lo que la presión de la sangre es más alta cuando el corazón se contrae. Una persona no se puede tomar la presión de la sangre a sí misma a no ser que tenga un aparato electrónico para medirla. Los monitores electrónicos de la presión de la sangre también pueden medir el ritmo cardiaco o pulso.
Al medir la presión de la sangre se registran dos cifras. La cifra más alta, o presión sistólica, se refiere a la presión en el interior de la arteria cuando el corazón se contrae y bombea la sangre al cuerpo. La cifra más baja, o presión diastólica, se refiere a la presión en el interior de la arteria cuando el corazón está en reposo y se está llenando de sangre. Tanto la presión sistólica como la diastólica se miden en "mmHg" (milímetros de mercurio). Esta medida representa la altura que alcanza la columna de mercurio debido a la presión de la sangre.
La presión sanguínea alta, o hipertensión, directamente aumenta el riesgo de cardiopatía coronaria (ataque al corazón) y de accidente cerebrovascular (embolia cerebral). Cuando la presión sanguínea está alta, las arterias pueden oponer una mayor resistencia al flujo sanguíneo, con lo que al corazón le resulta más difícil hacer que la sangre circule.
A los fines académicos, no debe confundirse con ”Tensión Arterial” (TA) que es la presión que los vasos sanguíneos ejercen sobre la sangre circulante.
Aunque en el lenguaje popular “presión arterial” y ”tensión arterial” son usados como sinónimos....
Cuando nos controlamos la presión arterial, el enfermero o el médico nos informa un valor que expresa la "máxima" (o “sistólica”; o sea la presión en el momento de la contracción de los ventrículos y la sangre sale expulsada del corazón), y otro valor que expresa la "mínima" (o “diastólica”; o sea la presión en el momento en que el corazón se relaja).
Las presiones fluctúan permanentemente durante todo el día; y es útil saber que la presión que nos están informando es sólo la presión que tenemos en el momento que nos controlan. Una hora después, podemos tener otros valores (mayores o menores). De todos modos, los valores deben oscilar dentro de un rango de "normalidad". La presión varía según la posición en que estemos (acostados tenemos mas, sentados un poco menos y baja mas aun si estamos parados); y si uno esta agachado o acostado y se para de golpe, la presión cae y nos podemos marear o ver todo oscuro.
Puede elevarse después de alimentarnos, especialmente si ingerimos alimentos salados. La presión máxima o sistólica puede elevarse en circunstancias de estrés, enojo, nervios, etc. (en estos casos, sin modificar la presión diastólica).
La presión arterial se mide usando una unidad que es el "milímetro de
mercurio" (mmHg.).
Se utiliza esa unidad de medida porque los tensiómetros mas antigüos
tenían un tubito vertical de vidrio lleno con mercurio que subía a medi-
da que uno insuflaba un manguito neumático colocado en el brazo.
Entonces la presión era equivalente a los milímetros que subía el mer-
curio en ese tubito.
Con el tiempo fueron reemplazados por los tensiómetros anaeroides
que emplean un reloj o dispositivo mecánico mas practico.
El manómetro esta calibrado desde cero hasta 340 mmHg.
Los de mercurio son mas precisos e infa-
libles, los se pueden descalibrar con el uso
y requieren chequeo periódico (manteni-
miento). Los libros de medicina estipulan
como límite máximo para la presión: 90
mmHg. (éste valor es indiscutible).
Y estipulan como límite superior para la presión sistólica:
140 mmHg. Ésta última cifra, según mi opinión personal es
relativa. Porque?.
Porque como recién comenté, puede elevarse por un estado nervioso. Si discuto, me enojo, etc.; puedo tener una presión de 180/80 mmHg.. En éste caso tengo alta la sistólica, pero normal la diastólica. No correspondería tomar un fármaco para bajarla, tal vez se corrija con un poco de tranquilidad, un té de tilo, o a lo sumo un tranquilizante.
Existe una situación que en los libros mencionan como "hipertensión del delantal blanco", y hace referencia a aquellos pacientes que tal vez se controlaron la presión rutinariamente y siempre están dentro de valores normales; pero cuando van a ver a su médico, los encuentra con presión elevada. Tal vez sea por la ansiedad, o el temor que le encuentren algo mal. Si el médico es suspicaz, debería hacerlo esperar un rato, o decirle que se vaya a caminar un rato; y a su regreso volverle a controlar la presión (seguramente bajó sola).
Otra circunstancia es la edad. Un adolescente puede andar tranquilamente por la vida con presiones como 100/60 mmHg. y puede ser normal para ella, y sentirse bien.
No es una regla, pero la presión promedio va subiendo con los años. A los veinte puedo tener 120/70, a los 30 años puedo tener 130/80, y así sucesivamente. Entonces, si le controla la presión a un anciano de 80 años y tiene 160/80 mmHg., yo lo consideraría normal por la edad y porque la presión diastólica es normal. Si se me ocurriera darle una medicación para bajar la presión, lo mas probable es que se sienta mal, o que le bajen las dos presiones y haga una hipotensión severa, incluso con riesgo de que no llegue suficiente sangre al cerebro y presente una "Lipotimia" (perdida de consciencia transitoria por presión arterial demasiado baja); o lo que es peor, puede hacer una isquemia cerebral (ACV isquémico).
La presión diastólica o mínima es normal hasta 90 mmHg., y este valor es incuestionable. Nunca debe ser superior a 90; no importando estado nervioso, edad, ni posición del paciente, etc..
Para mi es sumamente importante; y se trata de la presión de diástole, o sea de los escasos milisegundos en el que el corazón se relaja. Paradójicamente; el vulgo no la tiene en cuenta, y cuando comentan que hoy le controlaron la presión y la tenía alta y llego a 220, se refieren a la sistólica. Y cuando uno les pregunta cuanto tenían de diastólica, no lo recuerdan (porque no le prestan atención).
Si uno quiere saber si es o no hipertenso, se debe controlar la tensión arterial por lo menos dos veces al día durante 7 a 10 días, e ir anotando los valores en una libretita con fecha, hora, y los valores tensionales. Esos datos, llevárselos a su médico de cabecera para que el los interprete, y ver que conducta tomar.
Ahora para hacer esto, conviene tener en cuenta algunos pormenores, a saber:
1) Controlarse la presión siempre sentado, y con el brazo apoyado en un mesa (el brazo a la altura del corazón).
2) Controlarse siempre en el mismo brazo (por ejemplo el derecho).
3) Durante el tiempo que se controle, no hacer ninguna dieta en especial, ni dejar de consumir sal. Que los controles sean realizados en circunstancias normales. Si yo me controlo durante toda una semana y no consumo sal, estoy falseando la interpretación.
4) No controlarse enseguida de haber comido. Contrólese antes de comer o espere dos horas.
5) No controlarse si está nervioso o ansioso. Esperar a tranquilizarse.
6) No use tensiómetros digitales (no son confiables). Utilice un tensiómetro anaeróide (el clásico con estetoscopio).
Si no tiene ganas o no posee tensiómetro anaeroide, ni nadie que le controle; puede hacer que su médico le solicite un: "Holter de Presión Arterial" o "MAPA" (Monitoreo Ambulatorio de la Presión Arterial). Es un control parecido al del holter para detectar arritmias, en el que se colocan electrodos y cables conectados a un dispositivo que actúa como un electrocardiógrafo permanente grabando la actividad electrica del corazón durante las 24 horas. En el MAPA se coloca un manguito neumático conectado a sensores y a un aparato que graba diferentes valores tensionales durante todo el día. En ambos casos, es conveniente que el paciente lleve en una libretita anotaciones de sus diferentes actividades durante ese día, con fechas y horas (por ejemplo: diez de la mañana salí a correr de tal hora a tal hora, tantos kilómetros; a tal hora discutí con mi vecino, etc.). Ésta es una buena forma para que luego se puedan interpretar el porque de los cambios o picos tensionales.
Todo el mundo sabe que existe una presión máxima (sistólica) y una mínima (diastólica); pero existen otros parámetros que la gente no conoce.
Uno es la “Presión de Pulso”, que es la diferencia entre la presión arterial sistólica (PAS) y la presión arterial diastólica (PAD), y es un índice de la distensibilidad arterial.
Otro parámetro es la “Presión Arterial Media” (PAM), y es la mas importante de todas la presiones. La Presión Arterial Media es la presión con que se irriga (nutre) los tejidos (es la presión de perfusión tisular).
¿Cómo se calcula ?
La Presión Arterial Media se calcula mediante la siguiente fórmula:
Bueno, ahora habrá que controlar periódicamente la presión arterial, y tratar de acostumbrar-nos a comer con menos sal (por las dudas); especialmente si uno paso los 40 años de edad y si posee antecedentes familiares de hipertensión arterial.
Tengan en cuenta que hay dos tipos de hipertensión arterial:
a) Hipertensión Arterial Esencial, o Primaria, o Idiopática: Es la mas habitual, corresponde a mas del 95% de todos los casos, y es la de origen hereditario. Se manifiesta en la edad media de la vida, después de los 40 años de edad. No posee cura, pero si tratamiento y dieta (de por vida).
b) Hipertensión Arterial Secundaria: Es en la que existe otra enfermedad que la desencadena (causas renales como una estenosis de la arteria renal, causada por efecto adverso de algunos medicamentos, causas neurológicas, causas endócrinas hormonales, tumores especiales secretores como los apudomas, causas psicógenas, causada por alteraciones vasculares, causada por abuso de algunas sustancias como alcohol o cocaína, etc.). Cuando se sospecha una hipertensión arterial secundaria, se debe estudiar exhaustivamente al paciente y encontrar la causa (sí o sí). Se manifiesta en la juventud; y si se logra descubrir y tratar la causa, la hipertensión desaparece (“muerto el perro, se acabó la rabia”).
Y existe una variedad especial que corresponde a un capítulo aparte: La ”Hipertensión Gestacional” o “Preeclampsia” que se manifiesta durante el embarazo, la causa es el feto y requiere tratamiento específico y dieta. Una vez que se produce el parto, habitualmente las presiones vuelven a la normalidad (hasta el próximo embarazo). Sólo un porcentaje de pacientes, quedan hipertensas en forma crónica.
Recuerden que la hipertensión es una enfermedad crónica, que no tiene cura, que sí tiene tratamiento (hoy hay gran variedad de medicamentos y efectivos). También es importante que sepan que no suele dar síntomas. Uno puede estar con la presión por las nubes, y ni siquiera enterarse. Algunos pacientes dicen que se dan cuenta porque les duele la cabeza, pero a muchos de ellos se les controla la presión y es normal, siendo otra la causa de la cefalea.
Sí hay que tratarla por los problemas silenciosos que va originando en el organismo: obstrucción de arterias (que pueden terminar en un infarto, Accidente Cerebro Vascular isquémico, o amputaciones de miembros), retinopatías (que pueden terminar en serios trastornos visuales o ceguera), daños renales (que pueden terminar en diálisis o trasplante renal), hemorragias (desde epistaxis, hasta un ACV hemorrágico), etc., etc..
Por todo lo dicho, a la hipertensión arterial no hay que tenerle miedo. Sólo hay que tenerle respeto y tratarla antes de que sea tarde...
Según lo recomendado por el Instituto Nacional del Corazón, el Pulmón y la Sangre (NHLBI) de los Institutos Nacionales de Salud (NIH), la presión sanguínea alta en los adultos se define de la forma siguiente:
-
presión sistólica de 140 mm Hg o mayor y presión diastólica de 90 mm Hg o mayor
Estas cifras se deben usar solamente como una guía. Una única medición de presión sanguínea alta no significa necesariamente que exista algún problema. Su médico querrá ver varias mediciones de la presión sanguínea durante varios días o semanas antes de diagnosticarle hipertensión (presión sanguínea alta) e iniciar un tratamiento. Una persona que generalmente tiene la presión de la sangre por debajo de lo normal se puede considerar hipertensa con cifras de presión de la sangre menores de 140/90.
CÓMO TOMAR LA PRESIÓN ARTERIAL ?...
CUALQUIERA PUEDE CONTROLAR LA PRESIÓN ARTERIAL. PERO ME GUSTARÍA DARLES UNOS CONSEJOS PARA HACERLO BIEN...
¿Qué equipo especial se necesita para medir la presión arterial?
Para medir la presión de la sangre se pueden utilizar o bien un monitor aneroide, que tiene un indicador esférico y se lee mirando la aguja y un estetoscopio; o bien un monitor digital, en el que la lectura aparece en una pequeña pantalla.
TIPOS DE TENSIÓMETROS
TENSIÓMETRO DE MERCURIO:
Ya los mencioné. Son los mas antigüos, y constan de y brazal de tela que adentro tiene
un manguito neumático con mangueras para inflarlo gracias a una pera de goma con
válvula, y otra manguera desplaza el mercurio por el tubito de vidrio dando el resultado
en una escala vertical. Se debe utilizar un estetoscopio para poder conocer la presión
sistólica.
TENSIÓMETRO ANAEROIDE:
En lugar del dispositivo de mercurio, tiene un manómetro mecánico a modo de reloj.
El monitor aneroide es más barato y más fácil de manejar que el monitor digital.
El manguito se infla a mano apretando una perilla de goma. Algunos tienen incluso un
aparato especial para que sea más fácil ponerse el manguito con una sola mano.
Sin embargo, el monitor se puede dañar o descalibrar con el uso.
Dado que la persona que lo utiliza debe escuchar los latidos del corazón con el
estetoscopio, puede no ser adecuado para quienes tengan problemas de audición.
TENSIÓMETRO DIGITAL (CON MANGUITO PARA EL BRAZO):
El monitor digital es automático, y la cifra de la presión
de la sangre aparece en una pequeña pantalla. Dado que la cifra es fácil de leer, es el
dispositivo para medir la presión sanguínea más popular. También es más fácil de usar
que el aneroide y, como no es necesario escuchar los latidos a través del estetoscopio,
es una buena opción para los pacientes con problemas de audición. Una desventaja es
que con los movimientos de cuerpo o con latidos irregulares puede variar la exactitud.
Estos aparatos son también más caros que los monitores aneroides.
TENSIÓMETRO DIGITAL CON MONITOR DE PRESIÓN DE DEDO O DE MUÑECA:
Se ha demostrado que los aparatos que miden la presión de la sangre en el dedo o en
la muñeca no son tan exactos como los demás tipos de monitores. Además, son más
caros que los otros monitores.
CONDICIONES:
Si se trata de un control rutinario, conviene respetar estar reglas para el paciente:
-
Descanse durante tres o cinco minutos sin hablar antes de medirla.
-
Siéntese en una silla cómoda, con la espalda apoyada y sin cruzar las piernas ni los tobillos.
-
Sin moverse, coloque su brazo sobre una mesa o una superficie dura y por encima del nivel de su corazón.
-
Enrolle el manguito en la parte superior de su brazo de manera que quede ajustado pero sin apretar. El manguito debe tener el tamaño necesario para ajustarse suavemente pero dejando suficiente espacio como para que se pueda meter un dedo por debajo.
-
Asegúrese de que el borde inferior del manguito está al menos una pulgada por encima del doblés del codo.
-
No controlarse la presión arterial enseguida de comer.
-
Siempre controlarla en un mismo brazo.
-
Siempre controlarla en la misma posición (ejemplo: sentado con el brazo apoyado en una mesa).
-
No controlarse inmediatamente de una discusión o un estado anímico alterado (ansiedad, angustia, duelo, etc.).
-
No controlarse luego de un esfuerzo físico.
-
Utilizar un esfigmomanómetro o tensiómetro de mercurio (qué antigüedad !) o un tensiómetro aneroide, con estetoscopio. Los digitales no suelen ser confiables.
RECOMENDACIONES:
-
Si hay orden médica de controlar Presión Arterial cada 15 o 30 minutos, dejar colocado el brazalete previa extracción del aire.
-
El brazalete de tela que protege la bolsa de hule deberá lavarse cada vez que sea necesario.
-
Las mangueras periódicamente deben lubricarse (con vaselina liquida o crema), o pasarles talco. Dependiendo del grado de resequedad, o gomosidad que adquiere con el uso y con el tiempo.
-
Al guardar el brazalete evitar que el tubo de goma quede “acodado”.
-
Evitar interferencia al medir la presión arterial (ejemplo: apague el televisor).
-
Periódicamente verifique que el tensiómetro este bien calibrado. Totalmente desinflado, la aguja debe marcar el “cero”. Tómese la presión con otro tensiómetro y compare los resultados. Si está descalibrado, se puede mandar a calibrar.
-
Los repuestos de los tensiómetros son accesibles y conseguibles. Averigüe precios antes de decidir comprar uno nuevo.
TÉCNICA:
1) Paciente sentado con el brazo apoyado sobre una mesa. Si el paciente esta acostado o parado, el secreto es que el brazo debe estar a la altura del corazón.
2) La mano en posición supina (supinación) o sea con la palma hacia arriba. Si les sirve como nemotecnia, "supinar" significa pedir limosna.
3) Colocar el brazalete o manguito por encima del pliegue del codo (si es posible dos dedos por encima). La o las mangueras (depende del modelo de tensiómetro), deben quedar hacia arriba.
4) En esa posición, colocar el receptor del estetoscopio en la cara interna del brazo (lugar donde está la arteria humeral). La membrana debe estar en contacto con la piel del paciente.
5) El brazo debe estar relajado, descansando.
6) Con una mano busque el pulso radial (habitualmente en la muñe-
ca, borde externo siguiendo el dedo pulgar). Se palpa con tres dedos
(índice, medio y anular). Pálpelo en todo momento.
7) Colóquese los auriculares del estetoscopio (las olivas deben estar
orientedas hacia adelante).
8) Los tensiómetros tienen una escala graduada en “mmHg.”(milíme-
tros de
mercurio).
Manómetro de un Tensiómetro Aneroide.
Y habitualmente van desde cero hasta 320 mmHg.
9) Con la otra mano cierre la válvula de la pera insufladora, y comien-
ce a insuflar aire lentamente. Luego de un ratito comenzará a escu-
char latidos.
10) Siga insuflando hasta que deje de escuchar los latidos y concomitantemente deje de sentir el pulso en la muñeca. Insufle por mas o menos 10 a 15 mmHg por encima de ese límite.
11) Comience a aflojar la válvula para que el manguito se desinfle "lentamente".
12) Preste mucha atención en el momento preciso que comienza a escuchar latidos. Por ahora, ése será el valor de la "presión máxima o sistólica". Fíjese si coincide el inicio del latido con la recuperación del pulso.
13) Sin comenzó a escuchar latidos pero no palpa el pulso, siga desinflando lentamente y preste mucha atención en el momento que comienza a palpar el pulso en la muñeca. Ése será el verdadero valor de la "presión máxima o sistólica". Nota: la determinación auscultatoria y palpatoria deberían coincidir, pero cuando esto no ocurre, se debe tomar como verdadera la palpatoria (pulso).
14) Siga desinflando lentamente y preste mucha atención al momento en que deje de escuchar los latidos. Ése es el valor de la presión mínima o diastólica.
15) Recuerde que la presión arterial es fluctuante dentro de valores que deben ser normales. Que se tome la presión a la mañana no significa que todo el día va a tener la misma presión (puede subir o bajar).
16) Anote fecha, hora y los valores tensionales para llevar un control.
17) Tome como referencia que la presión arterial sistólico es normal hasta 140 mmHg., y la diastólica hasta 90 mmHg.
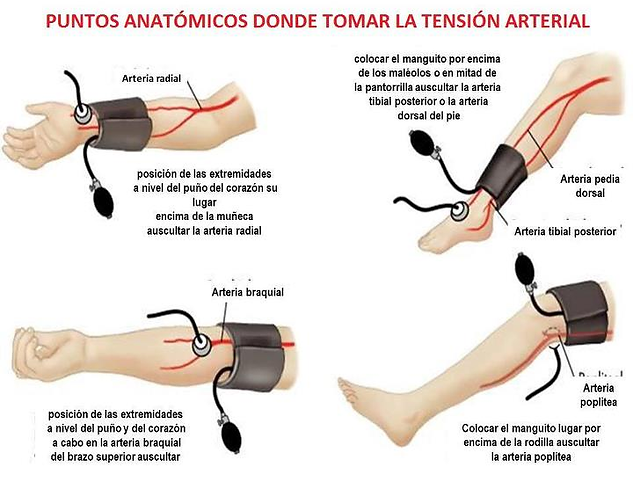
18) Recuerde que en casos de necesidad, existen otros lugares anatómicos en donde se puede controlar la presión arterial (no solo se utiliza el brazo).
Hay que tener en cuenta que en muchas situaciones de emergencia, tal vez no estemos en las mejores condiciones para tomar la presión arterial con toda la técnica apropiada, e incluso que no podamos controlarla en el brazo como es habitual.
Pero existen otros puntos anatómicos donde poder tomar la presión arterial sin que esto modifique el resultado.
Ahora es cuestión de hacerse la mano y el oído.
Practicar, practicar, practicar !!!...
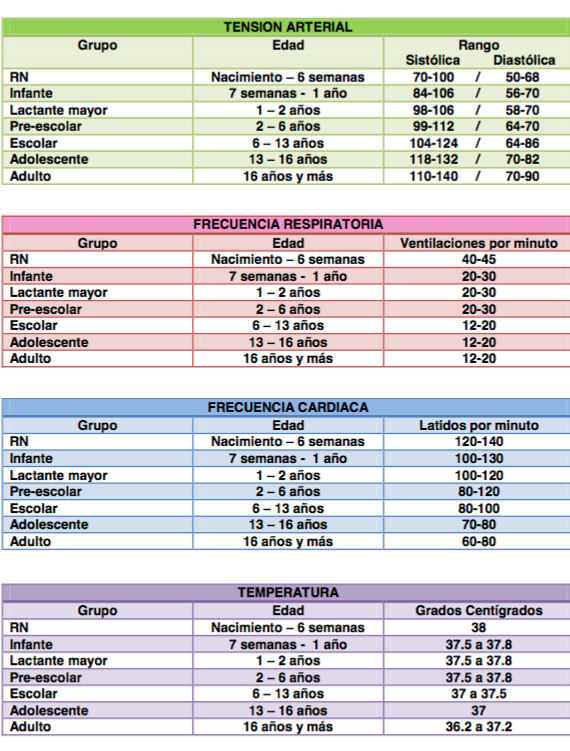
VALORES NORMALES
Para terminar con los signos vitales, quería aclararte que los valores normales están comprendidos dentro de un rango, paro a su vez
estos valores varían de acuerdo a la edad del paciente.
Para que tengas como referencia, en este cuadro podras apreciar los diferentes valores normales de los diferentes parámetros o signos vitales...







Presión de Pulso = Presión Sistólica - Presión Diastólica
PRESIÓN DE PULSO
PRESIÓN ARTERIAL MEDIA =___________________ + PRESIÓN DIASTÓLICA
3